LES AVANTAGES
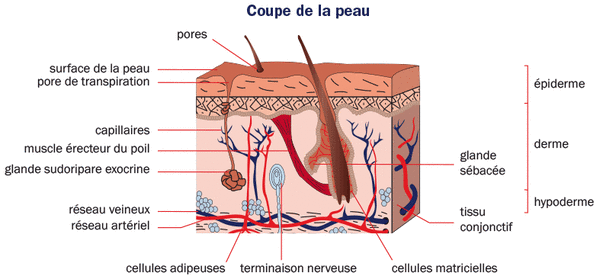
Un DIU n’a pas d’hormones : il ne modifie que peu vos cycles. C’est une contraception autorisée dans toutes les affections aggravées par les hormones : maladie lupique, cholestase, varices, phlébite, surpoids, thrombophilie.
Il ne modifie pas votre libido, ne donne pas de sécheresse vaginale.
Bien placé, on l’oublie : les règles sont un peu plus abondantes, parfois un peu douloureuses. La contraception est assurée à 99, 99% pour cinq ans, voire plus lorsqu’on approche de la ménopause : on ne change pas le stérilet passé 48 ans, on le laisse en place jusqu’à la ménopause qui se définit comme douze mois consécutifs sans règles.
Il est remboursé par la Sécu.
Il est compatible avec le tabagisme.
On vit normalement avec un DIU : on peut prendre tous les médicaments que l’on veut, y compris des anti inflammatoires. On peut porter des tampons.
LES INCONVENIENTS
Il donne des règles parfois importantes et fatigantes. Ce peut être la cause d’une anémie par manque de fer. Il ne faut pas hésiter à prescrire des cures de fer pendant les règles et des produits comme EXACYL ampoules ou comprimés à ne prendre que si besoin, quand « ça déborde’, afin de réguler le flux menstruel.
Il donne des glaires abondantes parfois striées de sang en milieu de cycle et des métrorragies prémenstruelles et post menstruelles. La durée des règles s’allonge.
Il ne régularise pas les cycles et il est impossible de décaler ses règles pour partir en voyage. Pour mes patientes qui souhaitent faire un pèlerinage à La Meque, je suis contrainte de retirer le DIU, de prescrire une pilule non stop tout le temps du voyage puis de reposer le DIU au retour car la femme ne doit pas avoir ses règles durant toute la période du pèlerinage.
Le DIU est contraceptif en faisant très mal travailler les ovaires. Si la patiente a des ovaires micro kystiques, ce sera l’enfer : coliques expulsives, dyspareunie, kystes fonctionnels, acné… Un DIU, c’est parfait pour toutes celles qui ont un utérus et des ovaires en béton armé.
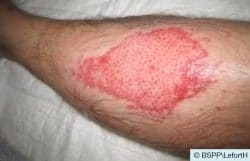
Attention, le port d’un DIU au cuivre peut déclencher une poussée d’adénomyose, affection invalidante par ses règles abondantes et surtout sa dyspareunie profonde.
Le DIU ne peut prévenir les grossesses extra utérines, de survenue fort rare, heureusement. Cependant, tout retard de règles nécessite un test de grossesse …au cas où.
Le DIU est la porte d’entrée des microbes, sexuellement transmis ou non, comme le colibacille. Il faut être vigilante et consulter s’il existe des leucorrhées , des métrorragies signes précurseurs d’une endométrite point de départ de la salpingite.
Le DIU peut se sauver de l’utérus et migrer dans l’abdomen : c’est la perforation utérine, heureusement rare, mais qui nécessite une coelioscopie sous AG pour retirer le corps étranger.
Le DIU peut être expulsé lors des règles : on ne sent plus les fils qui sortent de l’utérus.
A la consultation, l’utérus est vide : la contraception n’est alors plus assurée. Cette expulsion est assez rare : elle se fait le plus souvent dès le premier mois, d’où l’importance de la visite un mois après la pose. Certaines patientes ne tiennent pas leur DIU : il glisse. Il faut alors changer de marque, utiliser un grand stérilet comme le TT 380 ou alors opter pour le Mirena qui délivre de la progestérone ce qui diminue les risques d’expulsion.
Les fils peuvent gêner le partenaire. Pas de problème, on les recoupe au ras du col.
Parfois, on ne retrouve plus les fils ce qui empêche le retrait facile du DIU. Il faut alors prescrire un comprimé de CYTOTEC une heure avant le retrait du stérilet. Le Cytotec ouvre le col et on peut alors passer une pince de Bengolea fine à travers le col pour aller chercher le stérilet. Ce n’est pas très douloureux mais on échoue parfois et il faut alors confier notre patiente à un chirurgien pour retirer le DIU sous légère anesthésie par hystéroscopie.
On ne peut pas garantir à la patiente qu’il n’existe pas d’avortements ultra précoces sous DIU au cuivre. Normalement, le DIU exerce son action contraceptive en donnant de très mauvaises ovulations : les ovules de mauvaise qualité ne sont pas fécondés. Cependant, il peut arriver qu’il y ait fécondation : l’oeuf arrive dans l’utérus où il ne se nide pas car les conditions locales sont défavorables. Pour mes patientes croyantes pratiquantes, je préconise le Mirena qui bloque toute ovulation : sous Mirena, il n’y a aucun avortement ultra précoce possible.
Mon prochain billet sera consacré au DIU Mirena.
ATTENTION DANGER
Il ne faut jamais garder un diu au delà de dix ans .
Il faut toujours changer ses diu à la date indiquée sur la notice ( à un an près ) car le diu s’altère avec le temps.
Il ne faut jamais garder un diu loin après sa ménopause . Le stérilet , c’est du plastique qui a une certaine durée de vie . Au bout de plusieurs années , il se décompose et des morceaux de pétrole ( le plastique , c’est fait avec du pétrole) passent dans la muqueuse utérine, peuvent créer une inflammation persistante source de cancer .
Une de mes patientes a fait un K très compliqué , pas habituel, de l’intérieur de l’utérus car elle avait gardé son stérilet au moins dix ans après sa ménopause . Comme il ne la gênait pas, elle ne s’est pas méfiée.
Cet avertissement est valable pour le Mirena : tout corps étranger à durée de vie limitée n’a pas sa place dans l’utérus d’une femme ménopausée.
http://missfrottis.blog.lemonde.fr/2012/05/16/contraception-par-diu-au-cuivre-avantages-et-inconvenients/



























 Nicolas Lefrançois, 28 ans, ex-champion de Normandie de… boxe (moins de 86 kilos) et
Nicolas Lefrançois, 28 ans, ex-champion de Normandie de… boxe (moins de 86 kilos) et  le Breton Corentin Cherhal, 21 ans
le Breton Corentin Cherhal, 21 ans



 Nom commun : Aneth, Aneth odorant, Faux anis, Fenouil bâtard
Nom commun : Aneth, Aneth odorant, Faux anis, Fenouil bâtard














 Propriétés et indications de l'huile essentielle d'angélique
Propriétés et indications de l'huile essentielle d'angélique









 www.grandfrais.com/valeurs/valeurs-1-112.html
www.grandfrais.com/valeurs/valeurs-1-112.html 
 Abbott SA / NV
Abbott SA / NV