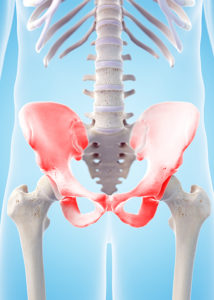
Le bassin est constitué de 3 pièces osseuses : l’iliaque, l’ischion et le pubis. L’ensemble est solidarisé par de puissants ligaments en arrière et en avant. Le sacrum unit en arrière les 2 os coxaux avec les 2 articulations sacro-iliaques. En avant on retrouve la symphyse pubienne avec ses puissants ligaments et le fibro cartilage.
Le bassin présente plusieurs articulations dédiées à la mobilité et à la station debout :
Les muscles qui croisent la région anatomique sont extrêmement puissants et nombreux.
Les fractures articulaires sont les plus fréquentes et doivent faire craindre des retentissements fonctionnels importants.
En pratique le praticien recherche les douleurs de la région iliaque en mobilisant les articulations coxo-fémorales. On recherche aussi les douleurs à la compression des ailes iliaques et à l’écartement des ailes iliaques.
Les radiographies standards de face, de profil et de ¾ permettent de visualiser les premières lésions. Des incidences spécifiques permettent de dégager les principales zones osseuses fracturées.
Elles seront obligatoirement complétées par le scanner (éventuellement avec reconstruction 3D) qui permettra de bien visualiser les traits de fractures et les déplacements éventuels.
TRAITEMENTS
Le traitement des fractures du bassin est toujours secondaire par rapport aux traitements des lésions associées et des urgences lors des saignements et des lésions organiques.
La prise en charge d’un traumatisme du bassin est avant tout celui d’un malade sous choc, parfois polytraumatisé, avec une prise en charge en urgence. Le malade doit être réanimé, et pour lequel une hémostase doit être immédiatement mis en place.
Les bilans radiologiques, sanguins et scannographiques doivent être instaurés en urgence.
Sur le plan orthopédique, les fractures du bessin consolident en général bien en 2 mois.
En revanche les complications peuvent être nombreuses :
- complications immédiates: lésion nerveuse, vasculaire, cutanée, urinaire et gynécologique
- complications secondaires: sepsis si le traitement a été chirurgical, phlébite
- complications tardives: coxarthrose d’apparition rapide, raccourcissement du membre inférieur, complications obstétricales chez la femme, ossifications péri fracturaires, cals vicieux, les disjonctions des sacro-iliaques ou de la symphyse pubienne peuvent donner des douleurs persistantes en cas de diagnostic retardé.
Si la fracture est stable, le repos alité pendant 6 à 8 semaines permet d’obtenir une bonne consolidation.
Le traitement orthopédique par traction suspension du membre inférieur est proposé pour les fractures stables sans déplacements mais avec la présence d’une disjonction symphysaire. C’est le traitement le plus utilisé car les fractures sont la plupart du temps stables et non déplacées.
Le traitement chirurgical est utilisé en raison de la violence des traumatismes et des lésions occasionnées.
Voici les options les plus fréquemment rencontrées :
- ostéosynthèse: elle est de plus en plus souvent utilisée car elle permet une stabilité immédiate de la fracture, une rééducation précoce et l’évitement de la position alitée prolongée qui est sources de problématiques dont le traitement est parfois plus long que la fracture elle-même: perte des schémas moteurs, fonte musculaire, enraidissement articulaire, encombrement bronchique, difficulté à digérer, à uriner et à aller à la selle (constipation fonctionnelle). Les techniques les plus souvent rencontrées sont les plaques vissées, les visses trans osseuses,
- les fixateurs externes qui peuvent être utiles pour éviter d’ouvrir le foyer la fracture. Ils sont de plus en plus utilisés en pratique car ils permettent de stabiliser la fracture puis de traiter les urgences vasculaires et nerveuses.
Le traitement kinésithérapique sera instauré en fonction du traitement médical et chirurgical mis en place. En l’absence de complications et dans le cas d’une ostéosynthèse chirurgicale alors le malade sera immédiatement pris en charge par le kinésithérapeute pour entreprendre une rééducation précoce mais douce. Les lésions vont consolider en général en 2 mois et il ne faut pas sacrifier la stabilité de la fracture au profit d’une mobilité précoce. L’objectif essentiel reste la bonne consolidation osseuse et la récupération des fonctions des membres inférieurs.
Rééducation d’une fracture de l’acétabulum :
L’acétabulum est la cavité articulation de l’os coxal qui répond à la tête fémorale du fémur.
Cette lésion est très fréquente et comme il s’agit d’une fracture articulaire, la prise en charge est d’autant plus précautionneuse et importante.
Le traitement instauré est chirurgical avec plaques vissées la plupart du temps, ou orthopédique en fonction du type de fracture.
Les malades se présentent aux urgences en état de choc. La douleur de la hanche et la douleur à la mobilisation de la hanche doivent faire rechercher une fracture du bassin et plus précisément à l’articulation coxo-fémorale.
En cas de luxation de la tête fémorale associée il faut rechercher les complications immédiates décrites ci-dessous :
- Complications viscérales du petit bassin (vessie, urètre, organes gynécologiques),
- Complications vasculaires : pertes de sang importantes
- Complications urinaires: impossibilité d’uriner, ou présence de sang dans les urines
- Complications neurologiques, la plus commune est la compression du nerf sciatique, avec parfois une urgence chirurgicale pour dégager le nerf sciatique.
Le diagnostic est fait par les radiographies avec des clichés de face et des clichés obliques à 45°.
Le scanner complète toujours le bilan radiologique car il permet d’étudier les traits de fracture, les déplacements et les éventuelles lésions osseuses associées.
Les fractures de l’acétabulum (anciennement “cotyle”) sont classées selon la classification de JUDET et LETOURNEL :
- fractures de la paroi postérieure
- fractures de la colonne postérieure
- fractures de la paroi antérieure
- fractures de la colonne antérieure
- fractures en T
- fractures transversales
- fractures complexes, associant plusieurs autres types de fractures
Le traitement orthopédique consiste à effectuer une traction dans l’axe du fémur et à le suspendre pendant toute la durée de la consolidation.
Le traitement chirurgical consiste en une ostéosynthèse soit par vissage, soit par plaques vissées.
Rééducation fonctionnelle :
Phases non consolidée : de J1 à J90
Objectifs thérapeutiques :
- Il s’agit d’une phase où l’appui sur le membre inférieur n’est pas autorisé. le respect strict de cette phase conditionne la récupération fonctionnelle. Les risques encourus sont : une nécrose, un cal vicieux, un retard de consolidation, une coxarthrose primitive (arthrose de la hanche).
- respect des consignes post opératoires: pas de mobilisation au delà de 90° de flexion, pas de travail musculaire dynamique, pas d’élévation jambe tendue en raison des contraintes sur la tête fémorale.
- apprentissage du béquillage
- autonomisation du patient
- lutte contre les douleurs et les phénomènes trophiques
- restaurer 50% des amplitudes articulaires, sans jamais forcer
- prévenir les attitudes vicieuses et les flexum antalgiques dans le lit
- entretien musculaire en statique
- lutter contre les rétractions musculaires de la chaîne postérieure
- prévenir les signes de phlébite, les troubles de la sensibilité dans les territoires nerveux du nerf sciatique et crural
Techniques utilisées :
- apprentissage des transferts allongé/assis, assis/debout avec les cannes
- apprentissage du pas simulé avec les cannes béquilles
- correction des boiteries
- contractions en chaîne des muscles extenseurs
- massages à visée circulatoire
- drainage lymphatique manuel
- bas de contention avant de se lever
- massages à visée décontracturante de l’ensemble du membre inférieur
- lutte contre l’installation des flexums de genou
- mobilisation douces du fémur et du bassin sans contraintes
- utilisation des mobilisations bassin sur fémur avec l’aide du membre inférieur opposé
- entretien articulaire de toutes les articulations des membres inférieurs et supérieurs pour éviter l’enraidissement de décubitus
- entretien musculaire du côté opposé et des membres supérieurs pour éviter la perte musculaire de décubitus
- travail musculaire statique sans résistance, en privilégiant le travail musculaire en poutre composite
Phase consolidée : après J90
Objectifs thérapeutiques :
- apprentissage d’une reprise d’appui progressive
- correction des boiteries: boiterie d’esquive du pas, asymétrie de la longueur de pas, compensations des étages sus et sous jacents, mauvais déroulement du pas au sol.
- travail sur la sensibilité de la pression du poids du corps sur le membre inférieur en reprise d’appui avec l’aide d’une balance
- réentrainement à l’effort, réathlétisation
- lutte contre les compensations lombaires et ré-apprentissage de la sensation du mouvement lombo-pelvi-fémoral
- reprise d’une vie normale et reprise du sport en sécurité
Techniques utilisées :
- massages à visée décontracturantes
- levées de tension des muscles contracturés
- lutte contre la rétraction musculaires des chaînes postérieures
- massages et mobilisations de l’ensemble des membres inférieurs pour restaurer la totalité des capacités articulaires de la hanche et du bassin
- lutte contre le flexum de hanche et le flexum de genou par des techniques de postures douces et des mobilisations spécifiques des articulations.
- techniques de décompression de la coxo-fémorale dans l’axe de la diaphyse et dans l’axe du col fémoral
- étirement de tous les plans musculo-aponévrotiques de la région
- apprentissage de techniques auto-passives de mobilisations et d’étirements
- travail musculaire en progression en intensité, travail en chaîne ouverte et en chaîne fermée avec des résistances manuelles et instrumentales progressives
- travail de l’endurance musculaire et de la puissance des muscles de la région
- travail proprioceptif sur des plans stables et instables
- réentrainement à l’effort: travail sur vélo, tapis de marche et de course,
- musculation sur la presse, squats, exercices unipodal, pliométrie
- la récupération fonctionnelle s’étend sur 3 mois après l’autorisation de l’appui donc il faudra doser les exercices et intensifier progressivement les sollicitations.
- travail de la stabilité de la hanche et du bassin en incluant le travail sur le rachis lombaire
- montée et descente des escaliers, franchissement d’obstacles
Cet article vous a plu ? Partager sur :



























 Nicolas Lefrançois, 28 ans, ex-champion de Normandie de… boxe (moins de 86 kilos) et
Nicolas Lefrançois, 28 ans, ex-champion de Normandie de… boxe (moins de 86 kilos) et  le Breton Corentin Cherhal, 21 ans
le Breton Corentin Cherhal, 21 ans



 Nom commun : Aneth, Aneth odorant, Faux anis, Fenouil bâtard
Nom commun : Aneth, Aneth odorant, Faux anis, Fenouil bâtard














 Propriétés et indications de l'huile essentielle d'angélique
Propriétés et indications de l'huile essentielle d'angélique









 www.grandfrais.com/valeurs/valeurs-1-112.html
www.grandfrais.com/valeurs/valeurs-1-112.html 
 Abbott SA / NV
Abbott SA / NV
























































































































 Télécharger la fiche pratique
Télécharger la fiche pratique